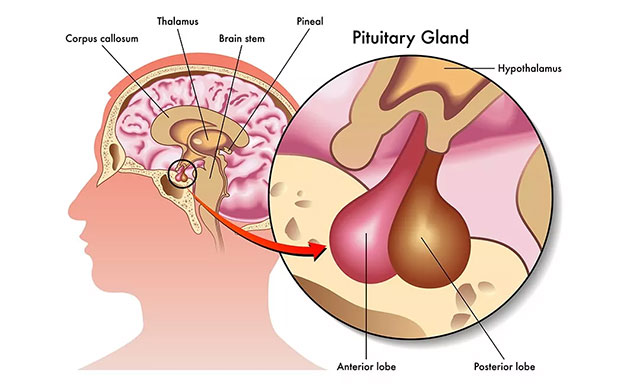
垂体腺瘤
垂体腺瘤发病率在颅内肿瘤中仅次于颅内胶质瘤和脑膜瘤,约为颅内肿瘤的10%。其中直径在3cm以上且向鞍旁和视丘下部伸展者称为巨大腺瘤,而巨大垂体腺瘤则更为少见,约占垂体瘤的6%,包括侵袭性及非侵袭性巨大垂体腺瘤。
巨大垂体腺瘤——神经肿瘤外科的一大难题
巨大垂体腺瘤生长体积较大,可向各个方向生长。一般可将巨大型垂体腺瘤分为4型:
Ⅰ型:鞍隔下型,可侵入蝶窦,无或有轻度海绵窦受累。
Ⅱ型:海绵窦受累,垂体瘤向着鞍膈以上或鞍旁生长,压迫或侵及海绵窦,第三脑室可受压移位。
Ⅲ型:鞍内-鞍上型,肿瘤向鞍前后及侧方发展,海绵窦轻度受压,第三脑室底受压明显或室间孔受阻。
Ⅳ型:广泛侵袭型,鞍内生长并侵犯蝶窦及海绵窦,无或有第三脑室受累。
由于其肿瘤生长区域神经血管丰富、解剖结构复杂,容易压迫视神经、视交叉及下丘脑等重要结构,手术难度大,全切率较低,肿瘤术后死亡率及术后复发率较高,术后出现并发症多,使其治疗成为神经肿瘤外科的一大难题。现存在多种手术入路方式切除,大体可分为经鼻蝶入路、幕上开颅手术、经鼻-开颅联合入路等手术方式。
▲ 巨大垂体腺瘤手术难度大
指南推荐联合入路手术
《中国垂体腺瘤外科治疗专家共识》指出,垂体腺手术治疗目的包括切除肿瘤缓解视力下降等周围结构长期受压产生的临床症状;纠正内分泌功能素乱;保留正常垂体功能;明确肿瘤组织学。其对垂体瘤手术指征做出以下推荐:
(1) 经鼻蝶入路手术:
①存在症状的垂体腺瘤卒中。
②垂体腺瘤的占位效应引起压迫症状。可表现为视神经、动眼神经等临近脑神经等受压症状以及垂体受压引起的垂体功能低下,排除催乳素腺瘤后应首选手术治疗。
③难以耐受药物不良反应或对药物治疗产生抵抗的催乳素腺瘤及其他高分泌功能的垂体腺瘤。(主要为ACTH瘤、GH瘤)
④垂体部分切除和(或)病变活体组织检查术。垂体部起源且存在严重内分泌功能表现(尤其是垂体性ACTH明显增高)的病变可行垂体探查或部分切除手术;垂体部病变术前不能判断性质但需治疗者,可行活体组织检查明确其性质。
⑤经鼻蝶手术的选择还需考虑到以下几个因素:瘤体的高度;病变形状;瘤体的质地与血供情况;鞍隔面是否光滑完整;颅内及海绵窦侵袭的范围大小;鼻窦发育与鼻腔病理情况;患者全身状况及手术意愿。
(2)开颅垂体腺瘤切除手术:不能行经蝶实入路手术者;鼻腔感染患者。
(3)联合入路手术:肿瘤主体位于鞍内、鞍上、鞍旁发展,呈“哑铃”形。

▲ 巨大垂体瘤残余
患者蔡先生(化名)因持续头痛、视力下降被查出是垂体无功能巨大腺瘤,肿瘤大小超过3cm。在杭州一家医院做了经蝶窦垂体瘤切除手术后,由于术后肿瘤残余较多,出现头痛情况,视力较术前未见明显改观,左侧视力0.12,右侧视力0.1。后慕名来到上海蓝十字脑科医院。
李士其教授指出,经鼻蝶手术主要用于肿瘤位于鞍内者,对于鞍内、鞍上均有生长的巨大垂体瘤,考虑联合入路手术,部分患者也可以考虑多次经鼻蝶手术。
该巨大垂体腺瘤患者鞍上区域残余肿瘤偏向右侧,只能通过开颅手术切除。
另外,从视神经保护、视神经充分减压的角度,开颅手术具有优势。直视操作,是对视神经保护的前提。
▲ 李士其教授正在为患者手术
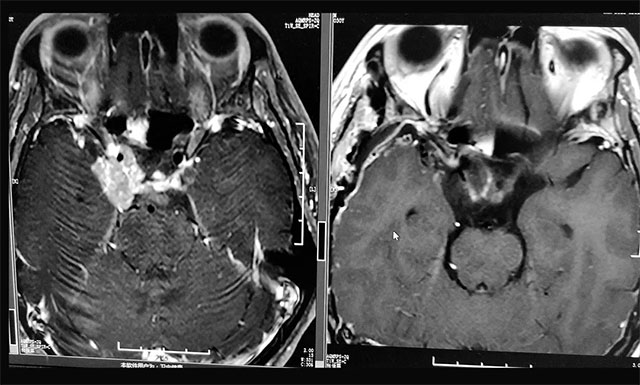
▲ 术后影像显示残余肿瘤被切除
在充分准备并征得家属同意后,李士其教授在吴治群博士、黄秀夫医生协助下为患者行开颅手术,经翼点入路将残余约2.5cm*2cm*2cm大小肿瘤切除。
术后第二天,患者视力已有明显改观,并能正常沟通交流,目前正在康复中,同时李士其教授叮嘱患者出院后要注意定期复查。

















