颅内脑膜瘤起源于蛛网膜细胞,多为良性肿瘤,约占颅内肿瘤的15-24%,可以发生于大脑表面、小脑表面,脑底各部,脑室内。脑膜瘤呈现膨胀性生长为主,除脑室内脑膜瘤外,脑膜瘤可呈球形、分叶状或扁平样生长,在脑底部的脑膜瘤可以包裹脑底部大血管生长。分叶状生长的脑膜瘤,在肿瘤结节间亦可见脑表面的正常血管走行。
脑膜瘤的外表面可以比较光滑,也可以呈颗粒状,脑膜瘤在生长过程中首先压迫并折叠蛛网膜,故在肿瘤与脑组织之间常常有多层蛛网膜折叠,这些蛛网膜之间常有粘连,不易分离,供应脑组织的脑动脉或脑组织的回流静脉与肿瘤之间常有1层以上的蛛网膜。如果肿瘤呈结节状生长,这些血管常常在两个结节之间;脑底部的脑膜瘤可能会包绕血管生长,如鞍区脑膜瘤可能包裹颈内动脉、大脑中动脉、大脑前动脉等,这些被肿瘤包裹的血管与肿瘤之间也常有蛛网膜分隔。
脑膜瘤的血液供应主要来源肿瘤附着处的硬脑膜,较少部分肿瘤的血供来源于肿瘤周边部的脑血管。首先处理肿瘤的基底部。
小型脑膜瘤与周围的蛛网膜很少粘连,手术时只要将肿瘤周边的硬脑膜环形切开后,比较容易将肿瘤完整取出。大型脑膜瘤手术时,处理肿瘤附着处的硬脑膜后,尽可能地先瘤内大部切除肿瘤,内减压充分,再沿肿瘤附着处周围环形切开硬脑膜,在手术显微镜下沿肿瘤表面折叠的蛛网膜与脑表面的蛛网膜层之间锐性分离,不要轻易进入脑表面的蛛网膜下,这样可以比较轻松地将脑表面的正常血管连同蛛网膜一起从肿瘤表面推开;分叶状生长的脑膜瘤,脑表面的正常血管常常位于肿瘤结节之间,不能轻易地将之视为肿瘤的血管,需在这些血管与肿瘤之间的蛛网膜界面分离;明确有脑表面的血管进入肿瘤内,在血管进入肿瘤处电凝后离断之。
对于包裹大血管的脑底部脑膜瘤手术时,尽可能先行切开肿瘤基底部,但要注意大血管的解剖位置,可先保留少部分的这些敏感的肿瘤基底部,再行肿瘤内减压,此后再沿肿瘤与脑组织的蛛网膜之间的界面锐性解剖分离肿瘤,在肿瘤的上端找到穿过肿瘤的大血管,沿血管外侧的蛛网膜之间分离大血管周围的肿瘤,若有血管分支进入肿瘤,可在靠近肿瘤表面处电凝后切断之。逐次切除肿瘤。
正确处理脑膜瘤的周围蛛网膜,可避免进入脑表面的蛛网膜下腔,避免对脑组织不必要的损伤,也不易把脑表面的正常血管误认为是肿瘤血管而错误地给予处理掉,术后脑功能障碍也会减少。术后CT或MRI复查甚至会看不出脑部手术的痕迹。如下列的矢状窦旁脑膜瘤术后MRI片显示的原肿瘤区脑结构完全正常,鞍区脑膜瘤术后原肿瘤周围的脑结构几乎正常。
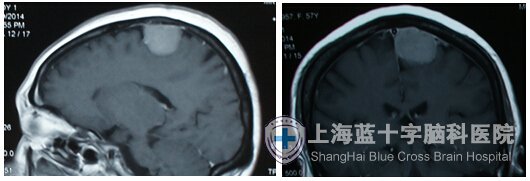
术前MRI
术后MRI
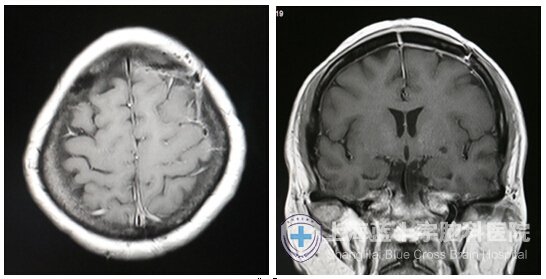
左侧蝶骨嵴内1/3脑膜瘤
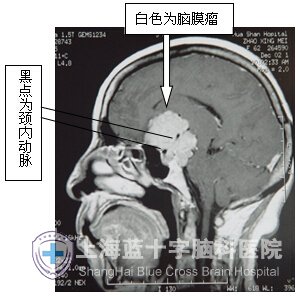
增强MRI矢状位显示脑膜瘤基底部附着于蝶骨平板、鞍隔到斜坡,包裹颈内动脉,塞满脚间窝,后界到桥脑上部。
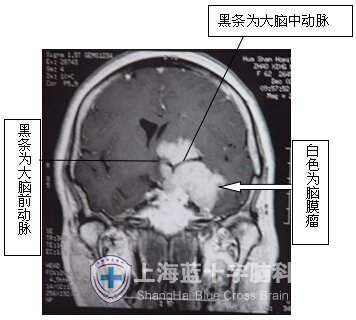
MRI冠状位片显示脑膜瘤包裹颈内动脉、大脑中动脉、大脑前动脉,颈内动脉分叉部明显抬高。
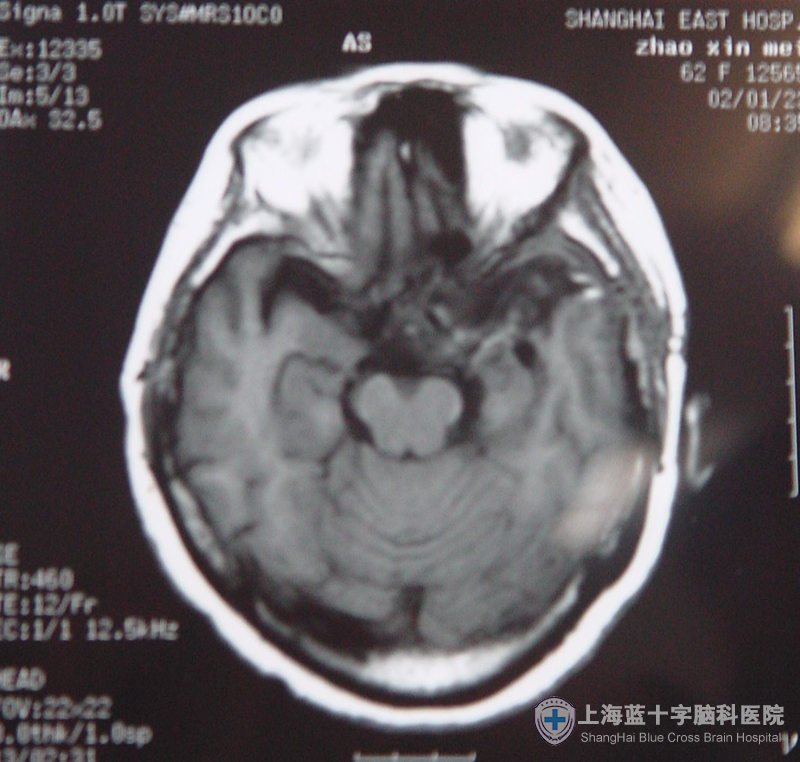
术后41天MRI平扫

















